杨运刚医生的科普号
- 医学科普 5月1日下午15:00至17:30,在厦门华侨酒店六楼凌
 杨运刚 主任医师 厦门大学附属第一医院 儿科2259人已读
杨运刚 主任医师 厦门大学附属第一医院 儿科2259人已读 - 医学科普 打呼竟如此可怕
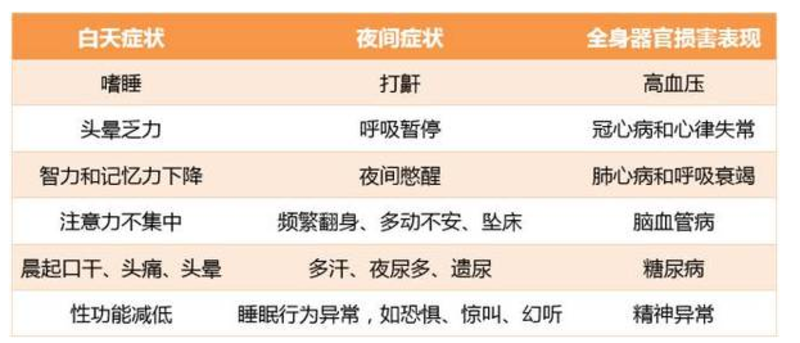
睡眠呼吸暂停低通气综合征(SAHS)是患者在睡眠过程中反复发生呼吸暂停和低通气、引起的机体器官功能障碍的一组临床综合征[1]。包括打鼾,且鼾声不规律,患者自觉憋气,甚至反复被憋醒,常伴有夜尿增多、晨起头痛、头晕、口咽干燥、白天嗜睡、乏力、血压增高、心律失常、糖代谢紊乱等一系列症候群。 临床上以阻塞性睡眠呼吸暂停低通气综合征(OSAHS)最为常见,又称阻塞性睡眠呼吸暂停综合征(OSAS),大多数为中年以上男性和绝经期后的女性。睡眠相关呼吸障碍导致睡眠结构改变,深睡眠减少或缺乏,是白天嗜睡的常见和重要的原因,同时又是引起猝死、道路交通事故的重要原因,因而是一个严重的社会问题。 一 OSAHS的常见危险因素 1、上气道解剖和功能异常:先天性下颌发育不良,后天下下颌畸形,小下颌,鼻息肉,鼻中隔偏曲,鼻咽部肿瘤,急慢性鼻炎,扁桃体肥大,腺样体肥大,巨舌,咽部肥厚、水肿或肿瘤,喉功能不全,声带麻痹,软腭松弛等。 2、某些疾病:肢端肥大症,甲状腺功能减低,心功能不全、脑卒中、胃食管反流、神经肌肉疾病等。 3、药物:镇静麻醉药物,如地西泮、水合氯醛、乙醇等。 4、肥胖:体重超过标准体重的 20% 或以上,即体质指数( BMI) ≥28 kg/m2。 5、年龄与性别:成年后随年龄增长患病率增加;女性绝经期后患病者增多,有资料显示 70 岁以后患病率趋于稳定。女性绝经前发病率显着低于男性。 6、OSAHS的家族史。 7、长期大量饮酒或吸烟。 二 OSAHS的临床表现 见图1 对于一些有关症状的患者,如白天嗜睡、乏力、记忆力下降、注意力不集中、自觉睡眠不解乏及晨起口干、夜尿多等,应高度怀疑OSAHS的可能。对于临床上一些治疗效果不好的疾病,应注意存在OSAHS的可能,如夜间心绞痛、夜间心律失常、夜间心肌梗死、夜间哮喘、夜间胃食管反流、夜间或晨起高血压等。 三 OSAHS如何危害健康? 见图2 OSAHS造成下丘脑垂体功能紊乱、肾功能损害、心脑血管意外等,引起多器官多系统功能障碍,导致一系列的并发症和合并症,对健康的危害着实不小。 四 OSAHS的主要治疗方法 1、病因治疗 纠正引起 OSAHS 或使之加重的基础疾病,如应用甲状腺素治疗甲状腺功能减低等。 2、一般性治疗 对 OSAHS 患者均应进行多方面的指导,目前认为超重或肥胖是 OSAHS 的独立危险因素,因而所有确诊为 OSAHS 的超重或肥胖者均应有效控制体重和减肥,包括饮食控制、加强锻炼]2]。戒烟酒,慎用镇静催眠药物以及其他可引起或加重 OSAHS 的药物。侧卧位睡眠[3]。 3、经鼻持续气道正压治疗 nCPAP 是成人 OSAHS 患者的首选和初始治疗手段,适用于中度以上的患者。每半年或1年进行随访,特别患者治疗后体重减轻时,适时调整治疗压力。 以下情况应慎用或禁用[4]: (1)胸部 X 线或 CT 检查发现肺大疱; (2)气胸或纵隔气肿; (3)血压明显降低(血压低于 90 /60 mm Hg),或休克时; (4)急性心肌梗死患者血流动力学指标不稳定者; (5)脑脊液漏、颅脑外伤或颅内积气; (6)急性中耳炎、鼻炎、鼻窦炎感染未控制时; (7)青光眼。 4、外科治疗 仅适合于手术确实可解除上气道阻塞的患者,需严格掌握手术适应证。通常手术不宜作为本病的初始治疗手段。可选用的手术方式包括 UPPP 及其改良术、下颌骨前徙术,符合手术适应证者可考虑手术治疗。这类手术仅适合于上气道口咽部阻塞(包括咽部黏膜组织肥厚、咽腔狭小、悬雍垂肥大、软腭过低、扁桃体肥大)并且 AHI < 20 次/h者;但部分患者术后易复发。肥胖者及 AHI > 20 次/h 者均不适用。儿童多为扁桃体或腺样体肥大,可行扁桃体和腺样体切除术,疗效较好。
 杨运刚 主任医师 厦门大学附属第一医院 儿科3856人已读
杨运刚 主任医师 厦门大学附属第一医院 儿科3856人已读 - 医学科普 儿童免疫程序及说明
国家免疫规划疫苗儿童免疫程序说明(2016年版) 一、一般原则 (一)起始免疫年(月)龄:免疫程序表所列各疫苗剂次的接种时间,是指可以接种该剂次疫苗的最小接种年(月)龄。 (二)儿童年(月)龄达到相应
杨运刚 主任医师 厦门大学附属第一医院 儿科5392人已读 - 医学科普 哮喘患者何时可停药?
相信很多患者都会有这样的疑问:医生们都说哮喘不能根治,需要药物控制,那到底要用药到什么时候?什么时候才能停药?是需要终身用药吗? 这个问题必须得到医生们的回答,但可惜的是医生的门诊太忙,可能并不会每件事情都给患者提到。除非患者哮喘严重住院,住院期间,医生有可能给患者教育,说明长期治疗的重要性,同时也可能说到底什么时候才能停药。 本文分两个步骤介绍这个问题: 1、哮喘的治疗目标 有效控制急性发作症状并维持最轻的症状,甚至无任何症状;防止哮喘的加重;尽可能使得肺功能维持接近正常水平;保持正常活动能力(包括运动,剧烈运动等);避免哮喘药物治疗过程发生不良反应;防止发生不可逆的气流受限;防止哮喘死亡,降低哮喘死亡率。 如果患者能做到以上几点,那么你的哮喘控制是成功的。但事实上,绝大多数的哮喘患者,都没能达到以上目的,非常遗憾。这与很多因素有关,一方面是哮喘治疗不正规,二方面是哮喘花费对部分患者来说是个压力,三方面国家层面、医院层面、医生层面等对哮喘的正确治疗科普不够.....等等,总之原因是多方面的。 2、什么时候能够停药? 还记得我们之前的文章提到过的“哮喘5级治疗”吗?每一个级别都有相应的治疗,对于不同严重程度的哮喘。假如患者使用第3级药物治疗一段时间效果不佳,需要考虑升级治疗,改为第4级,直到治疗满意。 而如果患者在第3级治疗能满意控制哮喘,很少或基本没有哮喘症状,无夜间症状,没有急性加重,不需要因为哮喘去急诊,不需要使用急性缓解药,运动不受限,想百米冲刺没问题.....肺功能基本正常甚至完全正常等。在这种情况下,维持当前治疗至少3个月,然后可以考虑降级治疗,降到第2级。具体方法可以是减低当前药物剂量,或者是减少一个药等。比如目前用的是舒利迭或信必可,控制得好的好可以尝试改用单独的吸入激素(比如布地奈德吸入剂、氟替卡松吸入剂等)。 如果患者在使用最低剂量的控制药物(比如吸入激素)达到哮喘控制1年,并且哮喘症状没有再发作,这时候可以考虑停用药物治疗了。但具体是不是真的能停,得持续观察,得在医生的监督指导下停。最好不要擅自停药。如果停药后症状重新出现,那还是得重新用药。 总之,目前确实没有能够确切根治哮喘的方法,任何方法都不能,中药西药、祖传偏方、电线杆神药等均不能,不要上当受骗。患者稳稳当当地在专科医生的指导下使用控制性药物(吸入激素或联合LABA、白三烯拮抗剂、缓释茶碱等)才是正确的治疗,至少目前是这么认为,而且在可预计的时间内,这个建议不会改变。 慢性疾病很多不能根治,高血压、糖尿病、冠心病、慢阻肺等慢性疾病不能根治,哮喘也不能根治,我们需要转换观念了,有时候带病生存也并无不可。学会如何管理疾病,管理哮喘是每一个患者的必备技能。
杨运刚 主任医师 厦门大学附属第一医院 儿科6011人已读 - 医学科普 什么原因会导致儿童咳嗽久治不愈?
我们在临床工作中,一定会碰到患儿咳嗽久治不愈,患儿父母焦急不堪,点滴都打了一个月了,为什么咳嗽还不好?今天我们想谈谈导致儿童咳嗽久治不愈的原因。 首先明确一下概念,只要患儿咳嗽症状持续>4周就称为慢
杨运刚 主任医师 厦门大学附属第一医院 儿科1.6万人已读 - 医学科普 建议各位家长尽量不要给2岁左右孩子吃坚果类食物了,否则这
杨运刚主任为孩子做纤维支气管镜。 厦门网-厦门日报讯(文/图通讯员罗超刘玮榕李琪彬记者邬秀君何炳进)近日,一则关于4岁男童误吞3块磁铁,手术4小时才取出的新闻引起人们关注。实际上,不光像磁铁
杨运刚 主任医师 厦门大学附属第一医院 儿科3.3万人已读 - 就诊指南 变应性鼻炎诊断和治疗指南(转载)
变应性鼻炎诊断和治疗指南(2015年,天津) 2016-01-22 鼻康网 〈 变应性鼻炎 诊断和治疗指南 (2015年,天津) 中华耳鼻咽喉头颈外科杂志 编辑委员会鼻科组 中华医学会耳鼻咽喉 头颈外科学分会鼻科学组 〉 临床定义 变应性鼻炎(allergic rhinitis, AR)是机体暴露于变应原后主要由IgE介导的鼻黏膜非感染性慢性炎性疾病。? 临床分类 一、按变应原种类分类 ? 1. ?季节性AR:症状发作呈季节性。 2. ?常年性AR:症状发作呈常年性。 二、按症状发作时间分类 ? 1. ?间歇性AR:症状发作
杨运刚 主任医师 厦门大学附属第一医院 儿科2570人已读 - 医学科普 哮喘的早期识别
早期识别 目前对于学龄前喘息儿童很难做出哮喘的确定诊断,但由于80%以上的哮喘起始于3岁前,学龄前期即开始出现肺功能损害,因此,从学龄前喘息儿童中识别出可能发展为持续性哮喘的患儿是很必要的。 研究表明,与未患喘息的对照组儿童相比,确诊的喘息患儿支气管上皮网状基底膜明显增厚,且可检测到嗜酸性粒细胞,表明在喘息患儿中已存在气道重塑和炎症反应。如果喘息患儿不进行早期干预,可导致成年期肺功能降低和哮喘风险增高。 如何早期识别诊断哮喘患儿呢?加拿大胸科学会和加拿大儿科学会2015婴幼儿哮喘诊断及管理中指出5岁以下儿童,既往反复出现2次以上哮喘样症状,医生应用支气管扩张剂后病情有改善,可诊断哮喘。2015GINA也指出,对有反复哮喘样发作,抗哮喘治疗有效的患者,可以考虑哮喘。 婴幼儿哮喘有不同的表型,不同表型其预后不同,治疗时间也不一样。研究表明,哮喘预测指数(API)可有效预测3岁内喘息儿童发展为持续性哮喘的风险。临床医生可以使用API阳性来识别哮喘高危儿童,并教育患儿的家长要重视哮喘维持治疗。
杨运刚 主任医师 厦门大学附属第一医院 儿科1864人已读 - 医学科普 天气转凉,加强哮喘儿童管理的建议
天气转凉,加强哮喘儿童管理的建议 天气转凉,对于儿童哮喘的管理,一是要规范哮喘的治疗;二是要尽可能避免哮喘发作的诱发因素(如受凉、被动吸烟、食用过敏性食物或过冷食物等);三是哮喘急性发作时,家长应及时带孩子到医院就诊。 正确了解哮喘治疗药物,不要对哮喘控制药物轻易减量。哮喘是慢性病/,治疗一定要规范与系统。治疗哮喘的药物有许多种,简单而言分为两大类:一是治本药物(又称为哮喘控制药物),能使哮喘得到有效控制,需要长期使用;一是治标药物(又称为哮喘缓解药物),只在哮喘急性发作时短期使用。天气变化明显的季节,即使哮喘症状得到较好的控制,也建议不要对哮喘控制药物轻易减量。哮喘控制药物主要是吸入性糖皮质激素(ICS),其可以有效减轻气道炎症和气道高反应性,控制哮喘症状,改善生命质量,改善肺功能,减少哮喘发作,降低哮喘病死率,是治疗气道炎症最有效的药物。在哮喘症状控制后,至少应每1至3个月定期到医院评估一次,根据评估结果确定后续治疗方案。家长应该遵医嘱用药,勿擅自更改哮喘控制药物剂量,尤其是天气转凉时勿轻易减量或停药,否则容易导致哮喘的发作。 在出现明显的感冒症状时,哮喘的控制药物可以考虑短期升级治疗。儿童的上呼吸道感染多为病毒感染,而病毒感染是哮喘急性发作的主要诱发因素。急性喘息发作前常先有喷嚏、流涕等鼻部症状和明显咳嗽等哮喘典型发作的先兆征象,出现先兆征象至急性喘息发作通常有约5天的“机会窗”时间,在“机会窗”期间给予预先干预,可有效降低后续发生哮喘急性发作的风险。可参照MIST(Maintenance vs. Intermittent Inhaled Steroids in Wheezing Toddlers)研究结果,采取布地奈德混悬液1 mg/次,2次/天,连用7天的治疗方案。 尽量避免冷空气吸入。寒潮来袭时,尽可能不要让冷空气直接吸入,应避免室外剧烈的体育活动;室内外温差大时,注意不要让哮喘儿童突然从温暖的房间走到寒冷的室外,外出前要恰当地做好防护措施注意保暖;可戴口罩,雾霾天更需注意。 防止呼吸道感染。感冒好发季节,最好不要带哮喘儿童到人员密集的地方去,如超市、影院、集市等,尽量避免与感冒病人接触;注意室内空气流通,保持室内空气新鲜;养成良好的卫生习惯,勤洗脸、洗手,咳嗽、打喷嚏时应避开他人;增强体质和抵抗力。 尽量避免接触过敏原。秋冬季节常见的过敏原有冷空气、屋尘、螨、动物皮屑、烟雾、病毒等微生物、以及某些动物类(如虾、蟹、贝类、蛋、牛奶等)或坚果类(如核桃、花生、开心果、栗子等)食品等,哮喘儿童要尽量避免接触、吸入或食入。例如干燥和通风就是消灭螨虫的最佳方法,室内最好不要铺地毯,哮喘儿童要尽量避免抱玩毛绒绒的玩具,建议家长用湿抹布搞卫生,避免灰尘扬起,减少螨虫在空中散播的机会;防止哮喘儿童被动吸烟;不饲养宠物和在室内种植花草;尽量避免哮喘儿童接触到家用喷雾剂、油漆等;避免滥用抗生素。
杨运刚 主任医师 厦门大学附属第一医院 儿科1597人已读





